La amenaza delta
Miguel Ángel Cevallos

Foto: NivCube/Shutterstock
Una de las variantes del SARS-CoV-2 es mucho más contagiosa que el coronavirus original de Wuhan. Y es la responsable de la tercera ola de la pandemia de COVID-19 que pone en grave riesgo a los no vacunados.
Del 14 de enero al 27 de abril de este año se realizó el Kumbh Mela, una importantísima festividad religiosa hindú que se celebra cada 12 años, en la ciudad india de Haridwar, en las orillas del río Ganges. La parte medular de la celebración son los baños rituales masivos en las aguas de este río. Alrededor de la fiesta se organizan grandes mercados populares, ferias y una infinidad de eventos tanto religiosos como educativos a los que asisten no solo quienes profesan el hinduismo sino también miles de turistas. Se calcula que en esta ocasión más de nueve millones de personas participaron en las abluciones rituales, con consecuencias desastrosas. La mayor parte de ellas no tomó las medidas adecuadas de higiene y distanciamiento social recomendadas para evitar contagiarse de COVID-19; cuando retornaron a sus sitios de origen llevaron consigo una nueva variante del coronavirus y con ello enfermedad y muerte a sus hogares. Esta fiesta religiosa se puede considerar uno de los eventos de supercontagio más importantes de la pandemia que hoy nos lacera.
El primer caso de COVID-19 en India se reportó en enero de 2020. Un año después y unos días antes del Kumbh Mela, en ese país había un poco más de 10 millones de infecciones. A mediados de abril, India llegó a reportar más de 200 000 nuevos casos diarios. De acuerdo con la Organización Mundial de la Salud (OMS) el 5 de mayo y concluida la festividad, había más de 20 millones de casos acumulados y para el 8 de julio ya eran más de 33 millones y 405 939 decesos debidos a la enfermedad. En otras palabras, entre junio y julio de este año se registraron casi el mismo número de casos que en todo 2020. Obviamente las repercusiones de este evento religioso no se constriñeron a India: su alcance ha sido global.
Favorecer al virus
El problema de los eventos de supercontagio es que no se limitan al aumento acelerado del número de enfermos y fallecidos. Otra consecuencia gravísima es que le dan oportunidad al virus de perfeccionarse. En cada evento de infección se generan miles de variantes del virus. Algunas de ellas poseen cambios que les permiten infectar más ágilmente a sus hospederos, evadir su respuesta inmune con mayor eficiencia y replicarse a mayor tasa. Estas variaciones sustituirán a las menos eficientes y, en corto tiempo, prevalecerán. En India surgió entre abril y mayo de este año lo que hoy conocemos como la variante delta del coronavirus. Es una variante altamente contagiosa que ya está presente en más de 130 países y es la responsable del surgimiento de los nuevos casos de COVID-19 en todas las regiones a las que ha llegado.
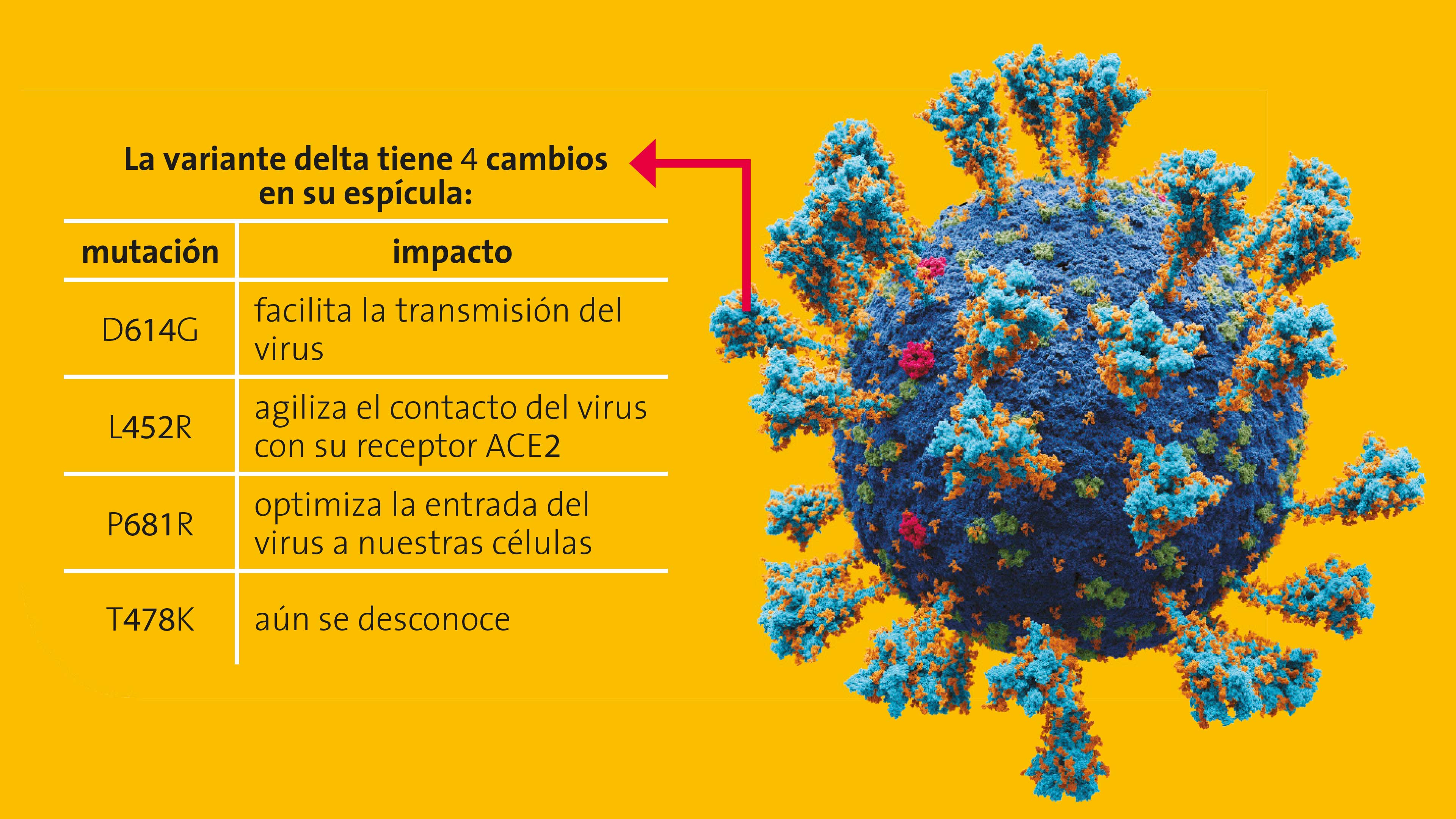 Ilustración: Alexey Solodovnikov.
Ilustración: Alexey Solodovnikov.
Anatomía de delta
La espícula es una proteína del coronavirus que juega un papel crucial en el inicio del proceso de infección ya que reconoce al receptor celular ACE2, una molécula que se encuentra en la superficie de las células y funciona como puerta de entrada a todos los tejidos que son susceptibles al ataque del virus. Cualquier cambio en la espícula de las variantes más infecciosas debe estudiarse con cuidado, ya que esa mayor infectividad pudiera ser una consecuencia directa de dicho cambio. La mayor parte de las vacunas se planearon para reconocer a la espícula del coronavirus original, así es que los cambios en ella podrían traducirse en una menor eficiencia de las vacunas o de los anticuerpos que se han diseñado en el laboratorio para usarlos como fármacos para combatir la enfermedad.
Delta tiene cuatro cambios en su espícula: el primero de ellos se llama D614G y facilita la transmisión del virus. El segundo, L452R, permite que el virus contacte a su receptor ACE2 con más agilidad. El tercer cambio, P681R, hace que el virus entre a nuestras células de manera más rápida y eficiente. Quizá por ello, delta se replica mucho mejor y produce más descendencia que las variantes anteriores. Todavía desconocemos el papel del cuarto cambio, T478K, pero no hay que perderlo de vista si vuelve a aparecer en variantes más contagiosas.

La nueva clasificación de las variantes del SARS-CoV-2
Desde el inicio de la pandemia tres consorcios internacionales, GISAID, Nextstrain y Pango, se han dedicado a vigilar de cerca la dinámica de la pandemia. En tanto cada consorcio tenía su propio sistema de clasificación, lo cual resultaba difícil de seguir, la prensa empezó a referirse a las variantes más contagiosas según su sitio de origen: la variante inglesa, la brasileña, la sudafricana, la mexicana, la de India, etc., lo que puede ser discriminatorio.
Con el fin de facilitar la comunicación de las noticias de la pandemia, quitarle el sesgo geográfico a las variantes del SARS-CoV-2 y darle un peso específico a su peligrosidad, la OMS estableció una serie de recomendaciones para nombrar las variantes. En este nuevo esquema hay tres clases: variantes de interés, variantes de preocupación y variantes de grandes consecuencias. A cada una de las variantes dentro de estas tres clases se le denomina con una letra griega.
Variantes de interés: son aquellas que portan cambios que podrían conferirles una más alta eficiencia en su capacidad de contagio o de las que haya evidencia de que hayan causado brotes más o menos limitados y preponderantes dentro de algunas zonas geográficas.
Variantes de preocupación: son las que muestran un incremento en su transmisibilidad; causan un padecimiento más grave que se refleja en un aumento en las hospitalizaciones o en las muertes; para las cuales hay una reducción significativa en la capacidad de los anticuerpos de neutralizar al virus generada durante la vacunación o en una infección previa y la efectividad de los tratamientos y las vacunas; o una reducción en la eficacia de los métodos para diagnosticar la COVID-19.
Variantes de grandes consecuencias: son aquellas para las que la eficiencia de nuestras vacunas, medicamentos o métodos de diagnóstico se reduce drásticamente. En este momento todavía no existen.
Variantes de preocupación
Para la OMS las variantes de preocupación son aquellas que cumplen con alguna de estas condiciones: un incremento en su transmisibilidad; que causen un padecimiento más grave que se refleje en un aumento en las hospitalizaciones o en las muertes; que haya una reducción significativa en la capacidad de los anticuerpos, que se generaron durante la vacunación o en una infección previa, de neutralizar al virus; una disminución en la efectividad de los tratamientos y de las vacunas; o que se reduzca la eficacia de los métodos para diagnosticar la infección por SARS-CoV-2.
Delta cumple cabalmente con esta definición ya que muestra un incremento en su transmisibilidad del 40 a 60 % cuando se le compara con la variante alfa, que surgió en diciembre del 2020 en el Reino Unido y antes se llamaba B.1.1.7 (ver ¿Cómo ves? Núm. 268). A su vez, la variante alfa ya era 50 % más contagiosa que el virus que inició la pandemia en Wuhan, China. Es decir, delta es muchísimo mas contagiosa que las versiones anteriores del coronavirus y el tiempo de incubación es de tres a cinco días, menor que el del virus original de Wuhan, aunque hasta ahora todo indica que la gravedad de la enfermedad es similar a la que causan las otras variantes.
También se ha observado que en todos los lugares a los que ha llegado delta hay un incremento notable en el número de casos, las hospitalizaciones y las muertes asociadas. Tomemos en cuenta, por ejemplo, lo que ocurrió en el Reino Unido, que es donde se ha vigilado más de cerca la dinámica de la pandemia, se hacen más pruebas diagnósticas, se secuencian más genomas virales y se organizó uno de los programas de vacunación más rápidos y eficientes. Gracias a estos esfuerzos, en los primeros meses de este año el Reino Unido logró una baja notable en el número de casos, hospitalizaciones y muertes que les hizo pensar que muy pronto podrían retornar a la normalidad. Sin embargo, en abril se detectaron las primeras infecciones de la variante delta y con ello el inicio de una tercera ola pandémica, que ha impedido la tan deseada reapertura de las actividades. En junio, el 99 % de los nuevos casos en este país fueron producto de infecciones con delta. En los Estados Unidos, se está observando una pauta similar: la variante delta se detectó por primera vez en marzo de este año, cinco meses después es la variante dominante y la causante del 83 % de las nuevas infecciones. La mayor parte del continente africano ha sufrido relativamente poco en la pandemia ya que se habían contabilizado poco más de cuatro millones de casos, pero delta está cambiando la situación. Esta variante se encuentra ahora en 22 países de la región y ha provocado que se triplique el número de decesos en Uganda y es la culpable de una devastadora tercera ola en Sudáfrica.
México no está al margen de esta tendencia: al momento de escribir este artículo, ya se ha confirmado la presencia de delta en al menos 11 estados de la república: Baja California Sur, Ciudad de México, Estado de México, Hidalgo, Jalisco, Michoacán, Nuevo León, Puebla, Quintana Roo, Sinaloa y Yucatán. El Consorcio Mexicano de Vigilancia Genómica mostró a mediados de junio de este año, que delta fue la causante del 84 % de los nuevos casos y es la responsable de la tercera ola de pandemia que estamos viviendo en nuestro país. Esta tendencia es la que observaremos en todos los países en los que esté presente delta.
Consorcio Mexicano de Vigilancia Genómica
Este consorcio (CoViGen-Mex) está conformado por varias instituciones que incluyen al Instituto Mexicano del Seguro Social, el Instituto Nacional de Enfermedades Respiratorias, el Laboratorio Nacional de Genómica para la Biodiversidad del Centro de Investigación y de Estudios Avanzados del IPN, el, Centro de Investigación y Desarrollo de Alimentos de Mazatlán y el Instituto de Biotecnología de la UNAM. El proyecto lo coordina el Instituto de Diagnóstico y Referencia Epidemiológicos (InDRE) y las actividades del consorcio se enmarcan en el Proyecto Nacional Estratégico de Investigación e Incidencia en Virología del Consejo Nacional de Ciencia y Tecnología (CONACYT) conforme a los lineamientos para vigilancia de variantes del virus elaborado por la Dirección General de Epidemiología de la Secretaría de Salud (SSA). Este proyecto se lleva a cabo con el financiamiento del CONACYT y de la Secretaría de Educación, Ciencia, Tecnología e Innovación de la Ciudad de México.
Dentro de los logros del consorcio está la identificación de la variante que se expandió en la segunda ola de contagios en el país, la cual ha sido propuesta como variante de interés. Semanalmente, se reportan al InDRE y la SSA los resultados de la vigilancia genómica en todo el país, con lo que se han detectado la presencia de variantes de preocupación como alfa, gamma y delta, así como la dinámica de dichas variantes y su distribución en el territorio mexicano. Con esta información, el gobierno federal tiene los elementos para tomar decisiones aplicables al control de la pandemia.
Dr. Alejandro Sánchez-Flores
Unidad de Secuenciación Masiva y Bioinformática (UNAM)

¿Y las vacunas?
La única manera de contender con la pandemia es con una amplísima campaña de vacunación. Sin embargo, hay que preguntarse si las vacunas que ahora se están aplicando siguen brindando protección contra las nuevas variantes. En este momento se están usando ampliamente seis vacunas autorizadas por la OMS: AstraZeneca, Johnson & Johnson, Moderna, Pfizer, Sinopharm y Sputnik-V. Otras 14 se han aprobado, por autoridades de salud diferentes a la OMS, para su uso de emergencia en diversos países del mundo. Sin embargo, todavía no contamos con los datos suficientes para todas ellas para evaluar su eficacia contra la variante delta.
Sopesar la utilidad de las vacunas frente a delta tiene que hacerse en aquellos países con una buena cobertura de vacunación. Primero hay que saber cuántas personas se han vacunado y con cuál vacuna. Luego necesitamos determinar cuántas personas infectadas con la variante delta surgen en un periodo determinado de tiempo, y de estas cuántas estaban ya vacunadas, qué vacuna se les aplicó, cuándo se vacunaron y el número de dosis que recibieron. Con este tipo de datos ahora sabemos que en el Reino Unido la vacuna Pfizer es efectiva contra la variante delta en un 33 % de los casos con una sola dosis y en un 88 % con las dos recomendadas. AstraZeneca funciona también en un 33 % de los casos con una dosis, pero solo 60 % con las dos dosis. Datos similares se han obtenido en Escocia. En Canadá se pudo determinar que la vacuna de Moderna tiene un 72 % de eficiencia con una dosis. La vacuna de Johnson & Johnson nos protege de casos severos de COVID-19 en un 60 %. Todavía no hay datos de las vacunas que se fabrican en China, como la Cansino y la Sinovac. Los que producen la vacuna Sputnik-V aseguran que es 92 % efectiva contra delta. Tengo que aclarar que los datos varían de estudio en estudio, pero todos indican que estas vacunas aún son eficientes contra esta variante, si bien funcionaban mejor con la cepa original de Wuhan, China.
Hay otro tipo de observaciones que nos sugieren que las vacunas siguen siendo útiles contra delta. Por ejemplo, en nuestro país se aplican diversos tipos de vacunas: entre ellas las de Pfizer, AstraZeneca, Cansino, Sinovac, Sputnik-V, Covaxin y Johnson & Johnson. A mediados de agosto se habían aplicado cerca de 78 millones de vacunas y 29.4 millones de mexicanos contaban ya con su esquema completo de vacunación. Sin embargo, el ritmo con el que se han sumado nuevos casos es una clara indicación de que estamos en la cresta de una peligrosísima tercera ola pandémica. Pero a diferencia de hace unos meses, quienes ahora se están enfermando y muriendo son los jóvenes mayores de 18 años y menores de 40, que es la fracción de la población que aún no se ha vacunado o tiene solo una dosis de las vacunas que requieren dos. En comparación, el ritmo con el que se enferman los mayores de 60 años ha crecido muy poco: son los que ya recibieron su esquema completo de vacunación. El 93 % de las personas que enfermaron en las últimas semanas y el 96 % de las que fallecieron por COVID-19 no estaban vacunadas.
En los Estados Unidos el número de infecciones se ha incrementado por la variante delta, que ahora es la responsable del 87 % de los nuevos casos. Unos 169 millones de estadounidenses ya cuentan con el esquema completo de vacunación (51.4 %). Los nuevos casos están surgiendo en su mayoría en los condados en los que se no se han aplicado las suficientes vacunas, muchas veces por reticencia de los pobladores a recibirlas. Algo similar ocurre en aquellos países donde un alto porcentaje de la población ya ha sido inmunizada. Esto sugiere que las vacunas nos siguen protegiendo.

Desigualdades en la vacunación
No quiero dar la falsa impresión de que con las vacunas con las que contamos actualmente estaremos protegidos por tiempo indefinido. No es así; en la medida en que haya poblaciones que no estén protegidas por la vacuna, estamos en un peligro latente. Con cada infección aumenta la posibilidad de que surja una nueva variante resistente a las vacunas. Por esto será en las regiones del mundo con menos acceso a las vacunas donde seguramente aparecerán las temidas variantes.
El número de vacunas que se han aplicado en el mundo nos podría dar una sensación de seguridad errónea: a la fecha se han aplicado más de 4 760 millones de dosis y gracias a ello, el 31.7 % de la población mundial ha recibido al menos una dosis. Sin embargo, cuando se analizan los datos por región, la visión deja de ser halagüeña: en países de la Unión Europea como Alemania, España o Italia al menos el 60 % de la población ya cuenta con su esquema completo. En cambio, países como Mozambique, Somalia o Siria solo han vacunado a alrededor del 1 % de su población.
Para tratar de mitigar estas enormes diferencias, en abril del 2020 la OMS y el G20 pusieron en marcha la iniciativa ACTA (siglas de Access to COVID-19 Tools Accelerator), cuyo propósito es procurar los fondos suficientes para acelerar la investigación y el desarrollo de pruebas, vacunas y terapias para combatir la COVID-19 y darle a todo el mundo acceso equitativo a estos recursos. Uno de los pilares de esta iniciativa es COVAX (COVID-19 Vaccines Global Access) que busca ofrecer vacunas baratas, especialmente a los países subdesarrollados y en vías de desarrollo. La labor de COVAX es enorme, baste decir que los países ricos han negociado tener un acceso preferente a las vacunas con las compañías más importantes que las producen (AstraZeneca, Moderna y Pfizer) y se estima que muchos países de ingresos bajos y medios solo tendrán acceso a estas vacunas en un par de años. Por lo pronto, la primera tarea de COVAX es procurar para finales de este año la distribución equitativa de 2 000 millones de dosis sobre todo para el personal de salud que está al frente en el combate a la pandemia y para las personas que son especialmente vulnerables a la enfermedad.

¿Qué debemos hacer?
En la medida en que haya fracciones importantes de la población no vacunadas, estas serán el blanco preferido del coronavirus. Los individuos que no se vacunen, tarde o temprano, se enfermarán e incluso algunos de ellos morirán. Además, mientras sigan existiendo brotes activos del virus, la posibilidad de que surja una nueva variante que sea resistente a las vacunas es un peligro latente. Por ello, los gobiernos tendrían que dar acceso equitativo a las vacunas a todas las personas, y seguir promoviendo las medidas para prevenir nuevos contagios. También deben establecer mecanismos de vigilancia epidemiológica para identificar las nuevas variantes que se consideran de preocupación, determinar si las vacunas siguen siendo útiles contra ellas y desarrollar nuevas vacunas en caso necesario. En lo individual, es esencial vacunarnos apenas tengamos la oportunidad y seguir los lineamientos de protección a la salud que hemos estado utilizando a lo largo de la pandemia.
- Centro de Investigación en Políticas, Población y Salud, Facultad de Medicina, UNAM: https://cipps.unam.mx
- Organización Mundial de la Salud, “Seguimiento de las variantes del SARS-CoV-2”: www.who.int/es/activities/tracking-SARS-CoV-2-variants
- Organización Panamericana de la Salud, Red de Vigilancia Genómica: www.paho.org/es/noticias/21-7-2021-red-regional-vigilancia-genomica-rastrea-variantes-virus-sars-cov-2-toda-america
Miguel Ángel Cevallos, frecuente colaborador de ¿Cómo ves?, es doctor en investigación biomédica básica y especialista en genética molecular bacteriana. Trabaja en el Centro de Ciencias Genómicas de la Universidad Nacional Autónoma de México.














